
eNews: le NOUVEAU site Web de SécurIndemnité
Chers clients, Nous sommes ravis d’annoncer que le NOUVEAU site Web de SécurIndemnité sera lancé le jeudi 24 août
Plus de 40 ans d’administration de qualité de régimes d’assurance-médicaments, de soins de santé et de soins dentaires pancanadiens
Depuis plus de 40 ans, SécurIndemnitéMC administre des régimes d’assurance-médicaments, de soins de santé et de soins dentaires pour des entreprises et des syndicats partout au Canada. Notre équipe de professionnels des avantages sociaux accorde la priorité aux besoins de nos clients. Nous tirons parti de notre expertise en gestion des demandes de règlement d’indemnité, d’administration des régimes, de programmes cliniques et de solutions technologiques avancées… pour obtenir des résultats qui font la différence.
Gestion de pointe des régimes d’avantages sociaux : Quand la précision et la touche personnelle comptent.
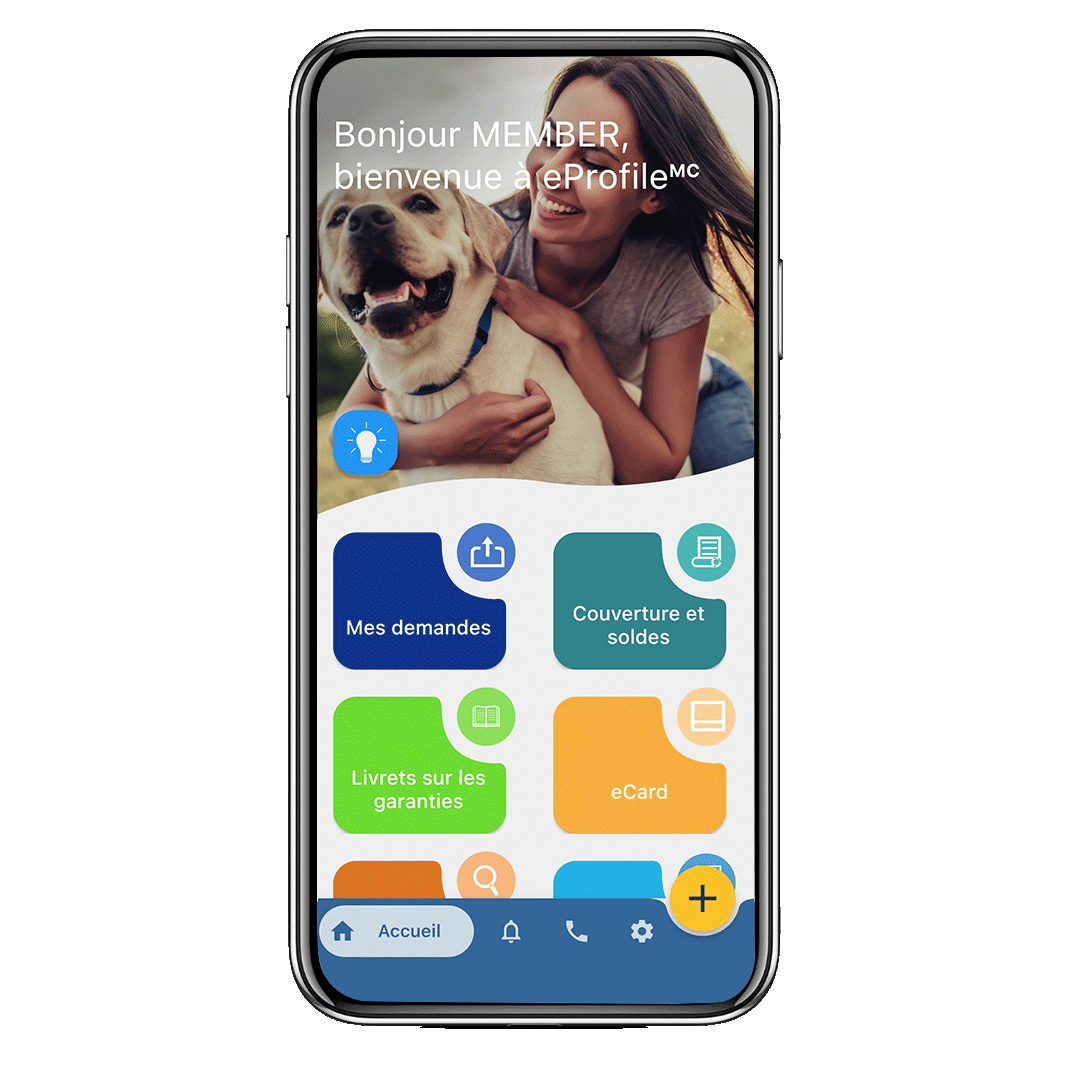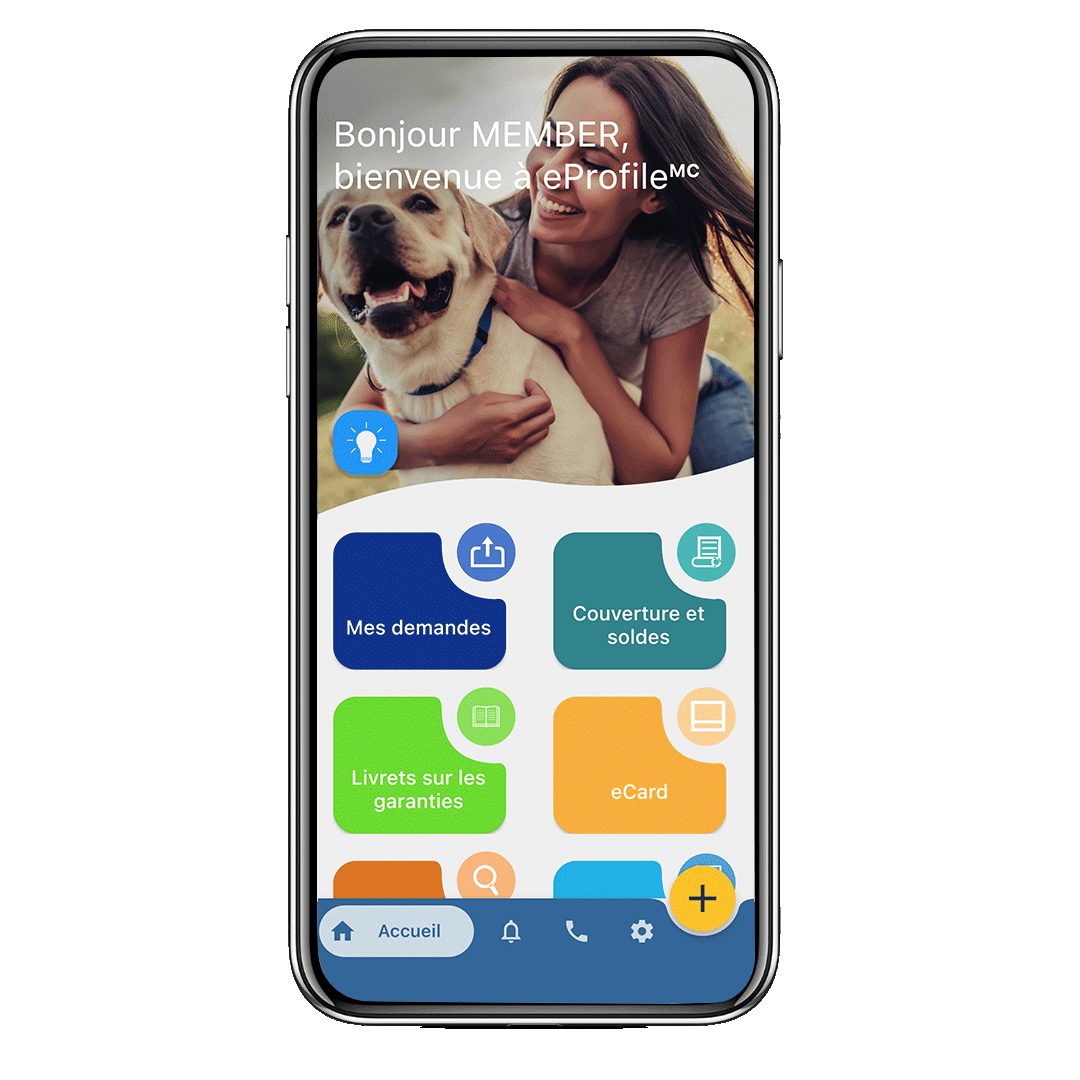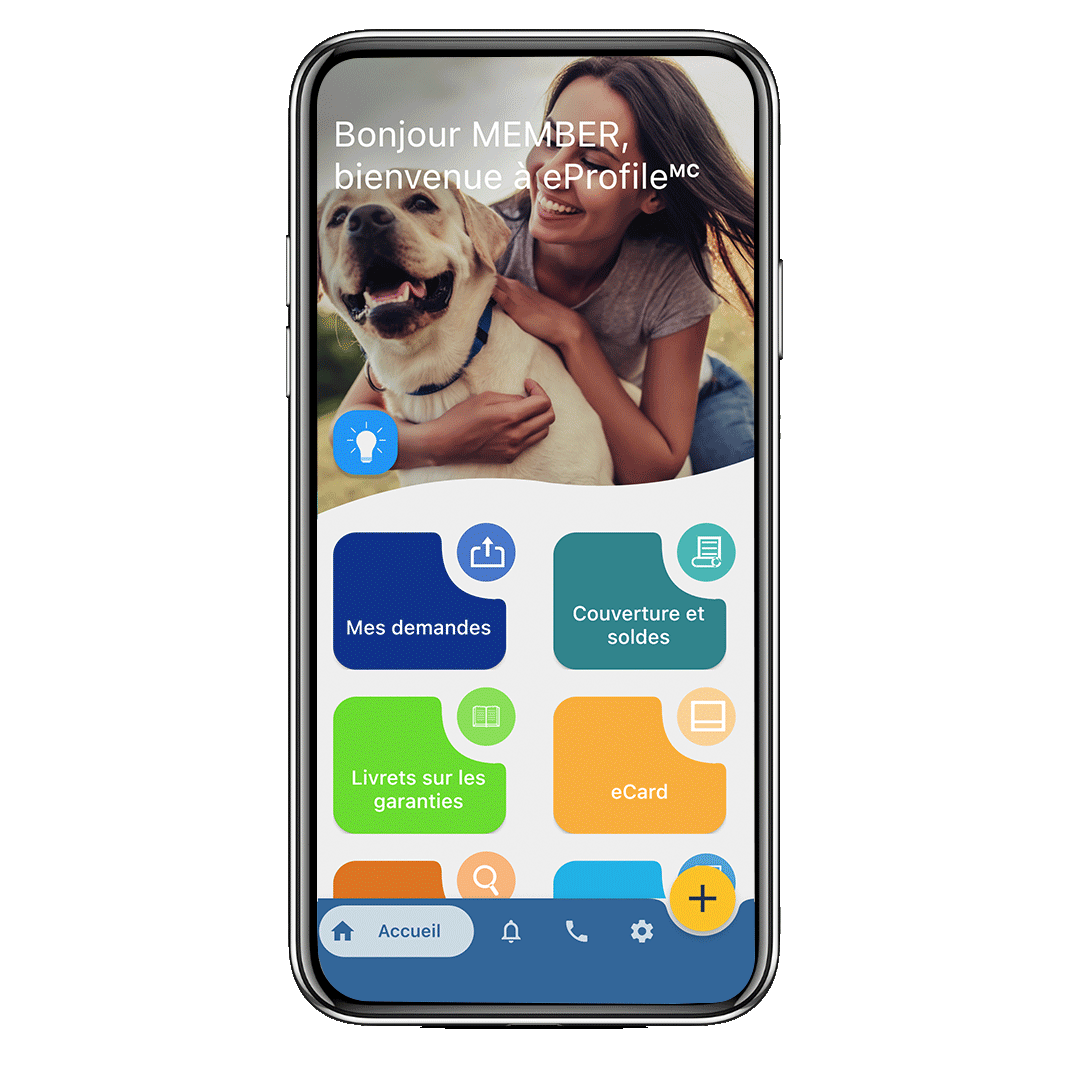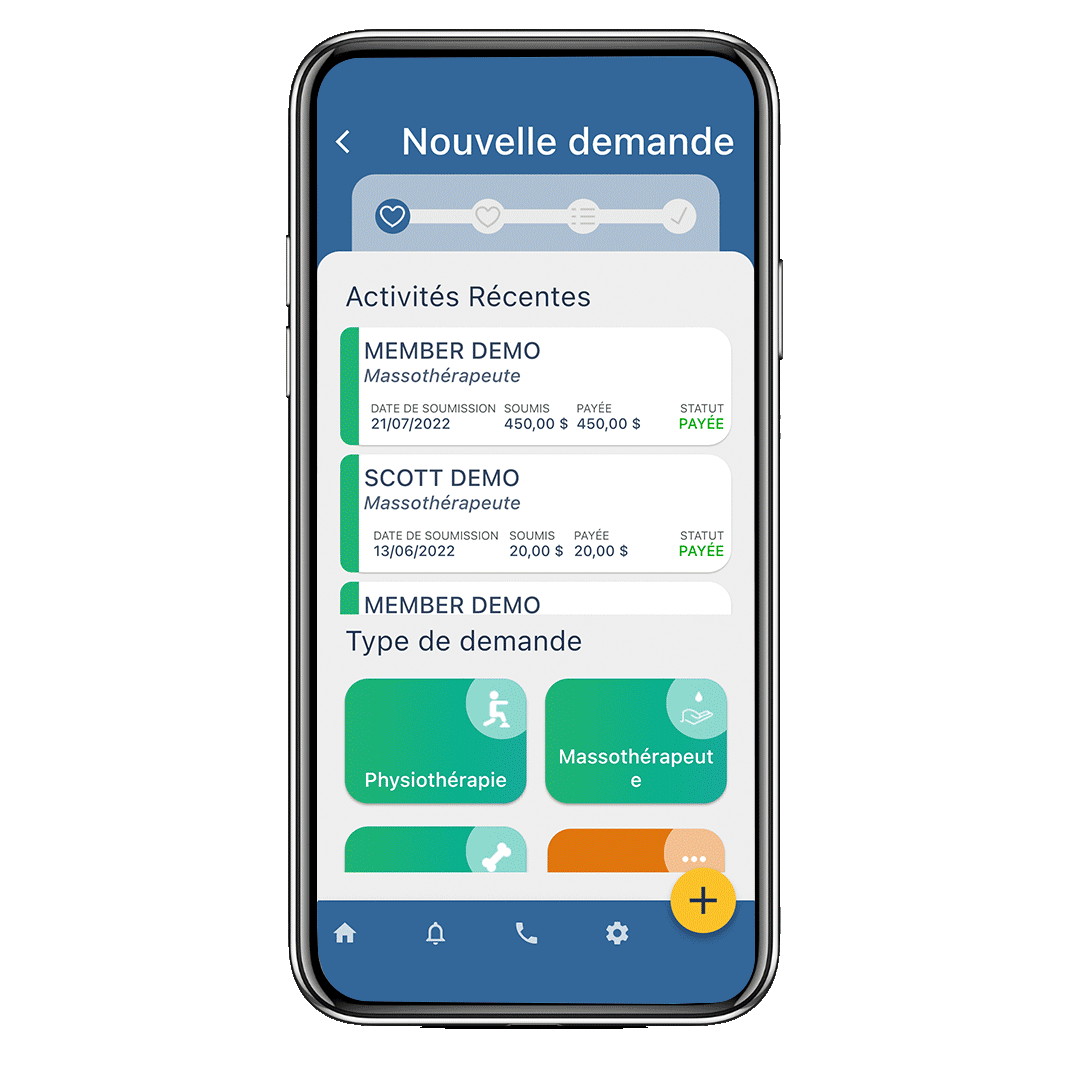

Chers clients, Nous sommes ravis d’annoncer que le NOUVEAU site Web de SécurIndemnité sera lancé le jeudi 24 août

Chers clients estimés, À la fin du mois de mai, une vulnérabilité a été détectée dans « MOVEit transfer »,
Madame, Monsieur, SécurIndemnité est fier de lancer nos nouvelles vidéos didactiques exclusives d’eProfileMC… cela rendra l’expérience des membres du régime
Coordonnées
Heures d’ouverture
Demandes des Médicaments
7 h à 23 h, HNE (du lundi au vendredi)
11 h à 16 h, HNE (le samedi – Fournisseurs de médicaments SEULEMENT)
Demandes de soins Dentaires et Complémentaires
7 h à 23 h, HNE (du lundi au vendredi)
Siège social
SécurIndemnité Inc.
City Centre Plaza
1 City Centre Drive, bureau 620
Mississauga, Ontario L5B 1M2
Centre d’exploitation
SécurIndemnité Inc.
40 Elm Street, bureau 225
Sudbury, Ontario
P3C 0A2
Demandes de règlement ou reçus
SécurIndemnité Inc.
C.P. Box 6500, succursale A,
Sudbury, Ontario
P3A 5N5